“Nismo še tako daleč, da bi bila odločitev o darovanju organov po smrti zapisana kar v vozniškem dovoljenju kot pri Američanih,” ugotavlja Andrej Gadžijev, dr. med., s Slovenija-transplanta. Zapisana in skrita pa je lahko v kartici zdravstvenega zavarovanja, če se uradno na pooblaščenih mestih o tem opredelimo. “Tistih, ki to dejansko storijo, je v Sloveniji manj kot 0,1 odstotka,” nam je povedal.
Ne le, da si ne vzamemo toliko časa za ta sicer res nekoliko birokratski postopek, ampak o tem, kaj želimo po svoji smrti, marsikdo preprosto niti ne želi razmišljati in se o svojih željah ne pogovori s svojci. Svojci (partner, otroci, starši) so tisti, ki morajo potem na to vprašanje odgovoriti, kadar njihov bližnji umre v okoliščinah, ki darovanje dopuščajo – ko nastopi možganska smrt in je preostalo telo še mogoče ohranjati v delovanju.
Vse manj iz prometnih nesreč
“To se dandanes ne dogaja le po prometnih in drugih nesrečah, ampak že kar polovica slovenskih darovalcev prihaja z internističnih oddelkov, ko so denimo utrpeli večjo možgansko kap, spontano krvavitev v možgane in podobno,” razlaga Andrej Gadžijev, ki je eden od centralnih transplantacijskih koordinatorjev na Slovenija–transplantu. To je osrednja slovenska ustanova, ki povezuje nacionalni program zdravljenja s presaditvijo delov človeškega telesa.
Kot pravi sogovornik, starost dandanes ni ovira, da organi umrlega ne bi mogli pomagati bolnim in čakajočim. Še celo ob okužbi, kot sta HIV ali hepatitis, lahko organi okuženega pomagajo nekomu, ki je ravno tako okužen z isto vrsto virusa. Nikogar torej ne želijo že vnaprej izključiti.
Andrej Gadžijev se spominja, da je bilo še pred petnajstimi leti veliko več (do 80 odstotkov) darovalcev organov poškodovancev s poškodbami glave. Danes jih je manj, ker so cestno prometni predpisi bolj strogi in je uporaba zaščitne opreme boljša.
“Darovalci so zdaj bistveno starejši, kot so bili pred leti. Uspešno smo na primer že presadili jetra 89 letne darovalke. V porastu je tudi razvoj posebnih (in dragih) naprav, na katere organ lahko priključimo po odstranitvi iz telesa in s posebnimi tekočinami s pomočjo strokovno usposobljene osebe celo izboljšamo njegovo delovanje.” Kot pravi, bi si v Sloveniji želeli tako napravo za srce, saj imamo prav tu posebno uspešen program presajanja. “Lahko se pohvalimo, da smo že tretje leto zaporedoma prvi na svetu po presajenih srcih na milijon prebivalcev.”
Opredelitev za (ali proti)
“Po sedanji zakonodaji se lahko v času življenja na pooblaščenih mestih opredelimo, da želimo biti darovalec. Podatek se vpiše v kartico zdravstvenega zavarovanja in tam zaklene, tako da ga do smrti ne vidi nihče. Šele potem ga lahko izve koordinator za transplantacije s profesionalno kartico,” razloži sogovornik. V načrtu je še bolj svobodna različica, da bi se lahko opredelili tako “za” kot tudi “proti” darovanju. “To je najbolj liberalno in mislim, da tega nimajo nikjer v Evropi.” Poudarja še, da lahko svojo željo kadarkoli in kolikor hočemo pogosto tudi spremenimo.
V vsakem primeru, če smo se uradno opredelili ali ne, je pomembno, da se o svojih željah pogovorimo doma, svetuje strokovnjak. “Zelo nerodno je, če svojci ne vedo, da se je nekdo vpisal v register.” Če želja umrlega ni zapisana, se zdravniki v natančno določenem postopku v primernem trenutku na nevsiljiv in etičen način prav s svojci pogovorijo o tem, kaj bi si morda pokojnik želel. Ob tem včasih izpostavijo, da bo ob darovanju organov del umrlega živel naprej in da bo pomagal ljudem, ki bi bili morda sicer obsojeni na smrt na čakalni listi za določen organ. “Želeli bi si, da ne bi bilo več kot 15 do 20 odstotkov odklonitev na leto. Lani smo bili že kar blizu, letos pa je odklonitev spet nekaj več.”
Novo življenje za cele družine
Andrej Gadžijev razmišlja, da se morda vsi ne zavedajo, koliko ljudem lahko pomaga že zgolj en uspešno presajen organ – ne le tistemu, ki hudo bolan na organ čaka, ampak tudi vsem njegovim svojcem in bližnjim, ki trepetajo za njegovo življenje. “Vsak, ki je uvrščen na čakalno listo, nikoli ne trpi sam. Ko mu s presaditvijo organa pomagamo, da živi dlje oziroma se vsaj začasno ali celo dokončno pozdravi, pomagamo hkrati še 50 do 100 ljudem.”

Povpraševanje po organih je vedno bistveno večje, kot je razpoložljivo število darovalcev. Lansko leto je bilo potencialnih darovalcev 71, pri štirih ni prišlo do odvzema organov iz medicinskih razlogov, 13 je bilo odklonitev. Tako smo imeli na koncu leta 54 darovalcev in kar 175 organov. 104 smo oddali v Eurotransplant, 64 smo jih iz Eurotransplanta prejeli. “Cilj vseh držav, ki sodelujemo znotraj Eurotransplanta je, da bi vsak organ prišel do končnega uporabnika. Če bi imeli daljše čakalne liste, bi lahko zadržali še več organov za naše prejemnike. Predvsem pri večjih organih, kot so pljuča, srce ali jetra, ima nacionalna čakalna lista prednost. “ Kot razloži, se tudi, če oddamo več organov, kot jih prejmemo, konec leta to zravna z ledvicami.
Od osmih držav, ki so v Eurotransplantu, se največkrat gibljemo okoli tretjega ali četrtega mestu po uspešnih presaditvah oziroma po številu darovalcev na milijon. Po številu odvzetih organov na enega darovalca smo na drugem ali tretjem mestu.
Organi potujejo k prejemnikom
Možgansko smrt ugotavljajo s posebnimi, zakonsko določenimi kliničnimi testi in preiskavami. Ko je ugotovljena možganska smrt, mora zdravnik prekiniti vsako umetno vzdrževanje organov pokojnika razen v primeru, če so izpolnjeni pogoji, da bo ta postal darovalec. O tem obvestijo centralnega ali bolnišničnega transplantacijskega koordinatorja. Pri pogovoru s svojci sodelujeta lečeči zdravnik in koordinator. Sledijo preiskave in pošiljanje podatkov v centralni register prejemnikov organov na Nizozemskem.
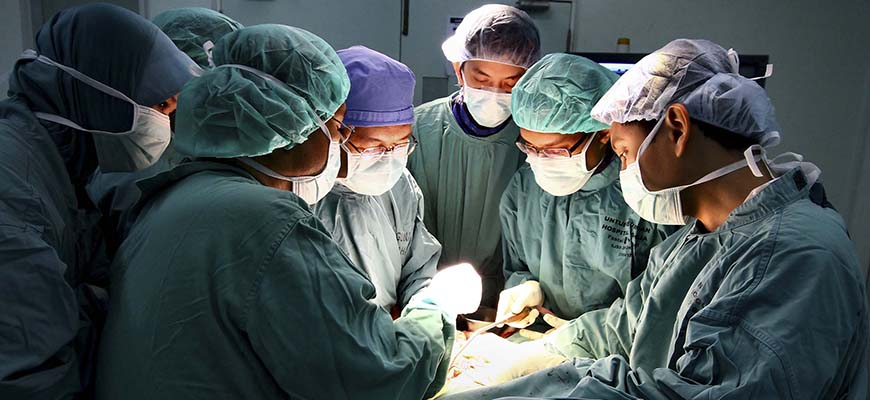
Večinoma vse organe dodelijo prejemnikom še pred njihovim odvzemom. Pri tem upoštevajo vrsto meril, vključno z geografsko razdaljo, časom na čakalni listi, nujnost presaditve in številne druge podatke. Koordinator mora nato organizirati tudi prevoze (bodisi s cestnim prometom ali letalom, pogosto oboje). Prejemniški centri potrjujejo, da bodo sprejeli organ, včasih so potrebne dodatne preiskave in podatki. Ponoči med deseto uro zvečer in drugo uro zjutraj v operacijski dvorani (te so čez dan zasedene) po posebnem vrstnem redu pristopijo kirurške ekipe in organe za presaditev odvzamejo. Koordinator pa v eni noči opravi skoraj 500 telefonskih klicev.
Če je bil kateri od večjih organov (srce, jetra) dodeljen slovenskemu prejemniku, pripeljejo v teku iste koordinacije v UKC Ljubljana tudi prejemnika in ga pripravijo v sosednji operacijski dvorani, kjer bo potekala presaditev. Drugi organi odpotujejo k drugim prejemnikom po Evropi. Srce, ki je najbolj občutljivo, mora prispeti na cilj prej kot v štirih urah, pljuča lahko potujejo do šest ur, trebušna slinavka in jetra 12 ur, ledvica pa zdrži celo dan ali dva.
Potrebe se povečujejo
Kljub napredku v medicini ali pa prav zaradi njega se potrebe po presaditvah organov nenehno povečujejo. “Z rednimi pregledi in preiskavami najdemo vedno več ljudi, pri katerih je mogoče s presaditvijo zdraviti nepovratno kronično ali akutno odpoved organov. Organov je vedno manj po eni strani zaradi staranja prebivalstva (starejši ljudje imajo manj razpoložljivih organov za darovanje) in ker zaradi boljše zaščite manj mladih umira v nesrečah,” ugotavlja sogovornik.
Dele telesa, ki jih lahko pogrešamo ali se obnovijo, lahko darujemo že za časa življenja (ena od ledvic, del jeter, del pljuč ter nekatera tkiva in celice). To darovanje je zakonsko omejeno na darovanje ljudem, s katerimi smo genetsko, sorodstveno ali čustveno povezani (izjema je darovanje krvotvornih matičnih celic), obravnava pa ga tudi Etična komisija za presaditve.
Po smrti je za presaditev mogoče uporabiti ledvici, srce, pljuča, jetra, trebušno slinavko, tanko črevo in še tkiva (roženici, kosti, sklepi, vezi, koža, srčne zaklopke, žile).
V medicini se sicer trudijo razviti še druge načine, da bi lahko prišli do organov. “Razmišljajo o tem, da bi vzgojili določene organe v živalih in jih nato presadili človeku. Slišimo tudi ideje o 3D tiskanju organov, a težko rečem, da bo v naslednjih desetih letih to že mogoče. Do tedaj se moramo vsakodnevno spopadati s pomanjkanjem organov,” še pove strokovnjak.
Opredelitev na pooblaščenih mestih
Če se želimo opredeliti kot darovalec, lahko to naredimo na pooblaščenih mestih, ki so navedena na spletni strani Slovenija-transplanta (http://www.slovenija-transplant.si, pod Seznam prijavnih mest). Ta so v nekaterih bolnišnicah in na številnih enotah Rdečega križa. Biti moramo starejši od 15 let. Potrebovali bomo osebno izkaznico in kartico zdravstvenega zavarovanja, do starosti 18. let pa tudi privolitev enega od staršev. Izpolnili bomo poseben vprašalnik, skozi katerega nas bo vodila pooblaščena oseba. Podatek nato vpišejo v kartico zdravstvenega zavarovanja.
Zakaj je tako zapleteno? “To je neke vrste informativna privolitev, kjer dobimo toliko informacij, kot če bi šli na operativni poseg, kljub temu, da nas takrat ne bo več. Postopek mora biti izpeljan v skladu z zakonodajo in ne sme biti napak,” odgovarja Andrej Gadžijev.
Morda bi enostavnejši postopek prek spleta vodil do tega, da bi se več ljudi odločilo za ta korak, saj je darovanju večina ljudi naklonjenih. “Tudi o tem razmišljamo, a poskrbeti bi bilo treba predvsem za ustrezno stopnjo zaščitenosti. Imamo posluh za vse ideje, ki bi ljudem pristop olajšale.” Še vedno upoštevajo tudi, če ima nekdo kartico, da želi postati darovalec, ki so jih pred leti izdajali na Rdečem križu, a predvsem kot informacijo o pokojnikovi želji pomagati nekomu po smrti.
Presaditve v Sloveniji
V letu 2015 so v Sloveniji presadili 64 ledvic, 25 jeter in 24 src. V začetku letošnjega leta je bilo na seznamu za presadite registriranih 187 bolnikov: 110 za ledvice, 50 za srce in 28 za jetra.